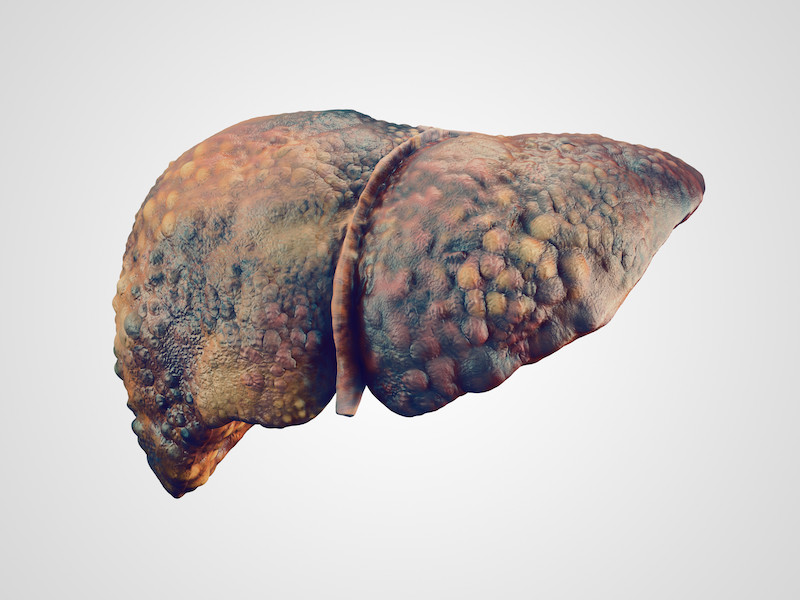
Ο καρκίνος του ήπατος είναι η ανώμαλη ανάπτυξη των κυττάρων στο ήπαρ. Ο πιο κοινός τύπος καρκίνου του ήπατος είναι το ηπατοκυτταρικό καρκίνωμα, το οποίο ξεκινά σε κύτταρα που ονομάζονται ηπατοκύτταρα. Οι λιγότερο συνηθισμένοι τύποι περιλαμβάνουν χολαγγειοκαρκίνωμα και αγγειοσάρκωμα.
Βασικά στοιχεία για το ηπατοκυτταρικό καρκίνωμα
To ηπατοκυτταρικό καρκίνωμα είναι το αποτέλεσμα μη φυσιολογικών αλλαγών (μεταλλάξεων) στο DNA των ηπατικών κυττάρων. Αυτό μπορεί να προκληθεί από βλάβη στο ήπαρ (όπως κίρρωση ) ή λοίμωξη (όπως ηπατίτιδα ). Μπορεί επίσης να εμφανιστεί τυχαία.
To ηπατοκυτταρικό καρκίνωμα προκαλεί μια ποικιλία συμπτωμάτων. Στα αρχικά του στάδια, αυτά μπορεί να είναι ήπια και δύσκολο να διακριθούν από άλλες καταστάσεις. Αργότερα, ο καρκίνος του ήπατος μπορεί να οδηγήσει σε ηπατική ανεπάρκεια.
Υπάρχουν διάφοροι τρόποι για τη θεραπεία του καρκίνου του ήπατος. Αυτές περιλαμβάνουν χημειοθεραπεία, χειρουργική αφαίρεση και μεταμόσχευση ήπατος.
Αιτίες
Η βασική αιτία του ηπατοκυτταρικού καρκινώματος είναι όταν το DNA εντός των ηπατικών κυττάρων υφίσταται μια ανώμαλη αλλαγή ή μετάλλαξη που κάνει τα κύτταρα να πολλαπλασιάζονται. Οι μεταλλάξεις μπορεί να είναι το αποτέλεσμα διαφόρων παραγόντων ή μπορεί να συμβούν όταν δεν υπάρχουν άλλες συνθήκες. Ωστόσο, ορισμένοι παράγοντες μπορούν να αυξήσουν τον κίνδυνο μεταλλάξεων που οδηγούν σε ηπατοκυτταρικό καρκίνωμα.
Αυτά περιλαμβάνουν τα ακόλουθα:
- Κατάχρηση αλκοόλ : Η μακροχρόνια υπερβολική κατανάλωση αλκοόλ είναι μία από τις κύριες αιτίες ηπατικής βλάβης και κίρρωσης και μπορεί να αυξήσει σημαντικά τον κίνδυνο ηπατοκυτταρικού καρκινώματος.
- Αναβολικά στεροειδή : Πρόκειται για ορμόνες που χρησιμοποιούνται για την αύξηση της δύναμης και της μυϊκής μάζας. Η μακροχρόνια χρήση αναβολικών στεροειδών μπορεί ελαφρώς να αυξήσει τον κίνδυνο ηπατοκυτταρικού καρκινώματος.
- Αρσενικό : Το πόσιμο νερό μολυσμένο με αρσενικό αυξάνει τον κίνδυνο ορισμένων τύπων καρκίνου του ήπατος.
- Χρόνια ιογενής ηπατίτιδα : Μια μακροχρόνια λοίμωξη με ηπατίτιδα Β ή C μπορεί να οδηγήσει σε κίρρωση και ηπατοκυτταρικό καρκίνωμα.
- Κίρρωση : Η κίρρωση είναι όταν ένα ήπαρ σταματά να λειτουργεί κανονικά επειδή ο υγιής ιστός του έχει αντικατασταθεί από ουλώδη ιστό. Αυξάνει σημαντικά τον κίνδυνο καρκίνου του ήπατος.
- Κληρονομικές μεταβολικές ασθένειες : Καταστάσεις που μπορούν να αυξήσουν τον κίνδυνο καρκίνου του ήπατος περιλαμβάνουν αιμοχρωμάτωση, ανεπάρκεια άλφα-1 αντιτρυψίνης και νόσο του Wilson .
- Παχυσαρκία : Η παχυσαρκία μπορεί να οδηγήσει σε μεταβολικό σύνδρομο και μη αλκοολούχα λιπώδη ηπατική νόσο , και οι δύο αυξάνουν τις πιθανότητες ανάπτυξης ηπατοκυτταρικού καρκινώματος.
- Παράσιτα : Το παράσιτο που προκαλεί σχιστοσωμίαση μπορεί να προκαλέσει βλάβη στο ήπαρ και να οδηγήσει σε καρκίνο του ήπατος. Μπορεί να επηρεαστούν άτομα που ταξιδεύουν στην Ασία, την Αφρική ή τη Νότια Αμερική.
- Καπνός : Το κάπνισμα έχει συνδεθεί με πολλές μορφές καρκίνου, συμπεριλαμβανομένου του ηπατοκυτταρικού καρκινώματος.
- Διαβήτης τύπου II : Οι ασθενείς με διαβήτη τύπου II τείνουν να είναι υπέρβαροι ή παχύσαρκοι, γεγονός που με τη σειρά του μπορεί να προκαλέσει ηπατικά προβλήματα.
Συμπτώματα
Επειδή το ηπατοκυτταρικό καρκίνωμα συχνά δεν έχει σημεία ή συμπτώματα έως ότου προχωρήσει σε μεταγενέστερο στάδιο, η έγκαιρη ανίχνευση μπορεί να είναι δύσκολη. Πολλά από τα συμπτώματά του μπορεί επίσης να είναι παρόμοια με άλλες καταστάσεις.
Τα παρακάτω είναι μερικά από τα πιο κοινά πρώιμα συμπτώματα καρκίνου του ήπατος:
- Μη φυσιολογικό μώλωπες ή αιμορραγία
- Διευρυμένο συκώτι
- Διευρυμένη σπλήνα
- Διευρυμένες φλέβες στην κοιλιά
- Πυρετός
- Κνησμός
- Ίκτερος (κιτρίνισμα των ματιών και του δέρματος)
- Απώλεια όρεξης
- Ναυτία ή έμετος
- Πόνος στην κοιλιά ή κοντά στη δεξιά ωμοπλάτη
- Οίδημα ή συσσώρευση υγρών στην κοιλιά
- Ανεξήγητη απώλεια βάρους
Σε σπάνιες περιπτώσεις, ένας όγκος του ήπατος μπορεί να προκαλέσει στο ήπαρ να παράγει ορμόνες που προκαλούν συμπτώματα σε άλλες περιοχές του σώματος. Αυτά μπορεί να περιλαμβάνουν:
- Υψηλά επίπεδα ασβεστίου στο αίμα
- Υψηλά επίπεδα χοληστερόλης
- Υψηλός αριθμός ερυθρών αιμοσφαιρίων
- Χαμηλά επίπεδα σακχάρου στο αίμα
- Διεύρυνση αρσενικού στήθους
- Συρρίκνωση των όρχεων
Διάγνωση του ηπατοκυτταρικού καρκινώματος
Τα παρακάτω είναι μερικοί από τους πιο συνηθισμένους τρόπους για τη διάγνωση του ηπατοκυτταρικού καρκινώματος:
Εξετάσεις αίματος : Περιλαμβάνει μια εξέταση που αναζητά αυξημένα επίπεδα αλφα-φετοπρωτεΐνης, η οποία μπορεί να αποτελεί ένδειξη ηπατοκυτταρικού καρκινώματος. Μπορεί επίσης να περιλαμβάνει εξετάσεις για τη λειτουργία του ήπατος, εξετάσεις πήξης του αίματος και εξέταση για ιογενή ηπατίτιδα.
Εξετάσεις απεικόνισης : Αυτές σχηματίζουν μια εικόνα του ήπατος, έτσι ώστε οι γιατροί να μπορούν να εντοπίζουν καλύτερα σημάδια ηπατικής βλάβης ή / και καρκίνου, όπως ένας όγκος Αυτές οι εξετάσεις μπορεί να περιλαμβάνουν σάρωση τομογραφίας με υπολογιστή (CT), υπερηχογράφημα και μαγνητική τομογραφία (MRI).
Βιοψία ήπατος : Αυτή είναι μια χειρουργική διαδικασία που αφαιρεί ένα μικρό μέρος του ηπατικού ιστού, ώστε οι γιατροί να μπορούν να τον εξετάσουν με μικροσκόπιο για να προσδιορίσουν τι είναι λάθος.
Θεραπευτική αγωγή
Η θεραπεία για καρκίνο του ήπατος εξαρτάται από το στάδιο του καρκίνου, καθώς και από παράγοντες όπως η ηλικία και η γενική υγεία του ασθενούς.
Τα παρακάτω είναι οι πιο κοινές θεραπείες για ηπατοκυτταρικό καρκίνωμα:
Τοπική θεραπεία
Αυτός ο τύπος θεραπείας στοχεύει άμεσα τα καρκινικά κύτταρα ή την περιοχή που τα περιβάλλει. Περιλαμβάνει τις ακόλουθες προσεγγίσεις:
- Χημειοεμβολισμός : Το φάρμακο χημειοθεραπείας εγχύεται στο ήπαρ και συνδυάζεται με μια ουσία που την παγιδεύει προσωρινά κοντά στον όγκο
- Ακτινοθεραπεία : Μια εξωτερική μηχανή κατευθύνει μια εστιασμένη δέσμη ακτινοβολίας στη συγκεκριμένη περιοχή του όγκου. Αυτό χρησιμοποιείται συχνά όταν άλλες θεραπείες δεν είναι επιτυχημένες.
- Ραδιοεμβολισμός : Μικροσκοπικά σφαιρίδια που περιέχουν ραδιενεργή ουσία (ύττριο-90) αποστέλλονται στον όγκο μέσω της ηπατικής αρτηρίας . Αυτό επιτρέπει στην ακτινοβολία να στοχεύει συγκεκριμένα τον όγκο και να τον καταστρέφει.
- Θερμική αφαίρεση : Ηλεκτρικό ρεύμα αποστέλλεται μέσω ενός ή περισσότερων ανιχνευτών που μοιάζουν με βελόνες, θερμαίνοντας τον όγκο και καταστρέφοντας τον. Μπορούν επίσης να χρησιμοποιηθούν μικροκύματα και λέιζερ.
Στοχευμένη φαρμακευτική θεραπεία
Αυτός ο τύπος θεραπείας χρησιμοποιεί φάρμακα που έχουν σχεδιαστεί για να στοχεύουν βασικά χαρακτηριστικά που εντοπίζονται στα καρκινικά κύτταρα. Απενεργοποιώντας αυτά τα χαρακτηριστικά, τα φάρμακα καταστρέφουν τον καρκίνο. Η στοχευμένη φαρμακευτική θεραπεία μπορεί να χρησιμοποιηθεί παράλληλα με άλλες θεραπείες, όπως η χημειοθεραπεία, ή μόνη της.
Χημειοθεραπεία
Η χημειοθεραπεία χρησιμοποιεί φάρμακα (συχνά ένας συνδυασμός διαφορετικών τύπων φαρμάκων) για να καταστρέψει καρκινικά κύτταρα. Στη συστηματική χημειοθεραπεία, αυτά τα φάρμακα ταξιδεύουν μέσω της κυκλοφορίας του αίματος και προσβάλλουν καρκινικά κύτταρα σε όλο το σώμα αντί σε μία μόνο περιοχή. Αυτό το καθιστά μια καλή επιλογή για καρκίνο που έχει εξαπλωθεί (μετασταθεί) πέρα από τον αρχικό όγκο.
Τα φάρμακα χημειοθεραπείας που χρησιμοποιούνται για τη θεραπεία του ηπατοκυτταρικού καρκινώματος περιλαμβάνουν:
- 5FU
- Καπεσιταβίνη
- Σισπλατίνη
- Δοξορουμπικίνη
- Gemcitabine
- Νοβαντρόνη
- Οξαλιπλατίνη
Δυστυχώς, η συστηματική χημειοθεραπεία συνήθως δεν είναι μια πολύ αποτελεσματική θεραπεία για το ηπατοκυτταρικό καρκίνωμα. Αντ’ αυτού, μπορεί να χρησιμοποιηθεί για να επιβραδύνει την εξέλιξη της νόσου εάν η χειρουργική επέμβαση δεν είναι επιλογή.
Ανοσοθεραπεία
Αυτή η θεραπεία χρησιμοποιεί το ανοσοποιητικό σύστημα του ίδιου του σώματος για την καταπολέμηση του καρκίνου. Επειδή ο καρκίνος αναπτύσσεται συχνά από φυσιολογικά κύτταρα, το ανοσοποιητικό σύστημα μπορεί να μην το αναγνωρίζει ως κάτι που πρέπει να αφαιρέσει. Η ανοσοθεραπεία λύνει αυτό βοηθώντας το ανοσοποιητικό σύστημα να βρει τον καρκίνο, στη συνέχεια να επιβραδύνει ή να τον σταματήσει να εξαπλώνεται.
Χειρουργική επέμβαση
Η χειρουργική επέμβαση για την απομάκρυνση ενός μέρους του ήπατος που περιέχει έναν όγκο ονομάζεται μερική ηπατεκτομή ή εκτομή. Αυτός ο τύπος επέμβασης είναι διαθέσιμος μόνο εάν υπάρχει ένας όγκος, είναι μικρός και δεν έχει αναπτύξει αιμοφόρα αγγεία και το ήπαρ θα εξακολουθεί να μπορεί να λειτουργήσει μετά την αφαίρεση του καρκινικού τμήματος. Για ασθενείς με προχωρημένη κίρρωση, αυτό μπορεί να σημαίνει ότι η χειρουργική επέμβαση δεν αποτελεί επιλογή.
Μεταμόσχευση ήπατος
Αυτός ο τύπος θεραπείας περιλαμβάνει την αφαίρεση του καρκίνου του ήπατος και την αντικατάστασή του με ένα υγιές συκώτι δότη. Οι μεταμοσχεύσεις ήπατος γίνονται συχνά σε ασθενείς με προχωρημένη κίρρωση, μεγάλους όγκους ή όγκους που έχουν αναπτύξει αιμοφόρα αγγεία και δεν μπορούν να αφαιρεθούν. Μόνο σπάνια είναι μια επιλογή για ασθενείς με καρκίνο του ήπατος σε πρώιμο στάδιο.
Ποσοστά επιβίωσης
Η επιτυχής θεραπεία του ηπατοκυτταρικού καρκινώματος θα εξαρτηθεί από διάφορους παράγοντες, όπως το στάδιο του καρκίνου, τυχόν υποκείμενες καταστάσεις και τη συνολική υγεία του ασθενούς.
Τα δεδομένα από την Αμερικανική Εταιρεία Καρκίνου χωρίζουν τα πενταετή ποσοστά επιβίωσης για καρκίνο του ήπατος σε τρεις γενικές κατηγορίες ανάλογα με το εάν ο καρκίνος είναι μόνο στο ήπαρ (εντοπισμένος), έχει εξαπλωθεί σε κοντινά όργανα ή λεμφαδένες (περιφερειακός) ή έχει εξαπλωθεί σε ολόκληρο το σώμα (μακρινό):
Εντοπισμένος: 31 %
Περιφερειακός: 11 %
Μακρινός: 2 %
Γενικά, η χειρουργική επέμβαση αυξάνει σημαντικά τα ποσοστά επιβίωσης. Τα άτομα με καρκίνο του ήπατος σε πρώιμο στάδιο που λαμβάνουν νέο ήπαρ δότη έχουν ποσοστό επιβίωσης πέντε ετών 60 έως 70 %. Οι ασθενείς χωρίς κίρρωση ή άλλα υποκείμενα ζητήματα επίσης τα πάνε καλά.
Πρόληψη υποτροπής
Ένας ιατρός και ενδεχομένως χειρουργός ογκολόγος (γιατροί που ειδικεύονται στη θεραπεία του καρκίνου) θα συνεργαστεί με τον ασθενή για την απομάκρυνση του ηπατοκυτταρικού καρκινώματος και την αποτροπή της επανεμφάνισης.
Ένας ηπατολόγος (γιατρός που ειδικεύεται στη θεραπεία του ήπατος) μπορεί επίσης να συνεργαστεί με τον ασθενή για τη θεραπεία οποιωνδήποτε άλλων καταστάσεων που αυξάνουν τον κίνδυνο καρκίνου του ήπατος, όπως κίρρωση ή ιογενής ηπατίτιδα.
Άλλοι ειδικοί μπορούν επίσης να βοηθήσουν τον ασθενή να μειώσει τη χρήση αλκοόλ και καπνού και να αναπτύξει έναν πιο υγιεινό τρόπο ζωής.